В чем преимущества нашего метода в стоматологии?
Современная диагностика заболеваний полости рта.
Кариеc зубов и его последствия.
1. Что такое кариес?
Кариес зубов – представляет собой прогрессирующее локализованное поражение твердых тканей, приводящее к образованию в них полостного дефекта. Кариес поражает не только зубы, но и приводит к ослаблению организма. При наличии общих заболеваний организма поражение зубов встречается значительно чаще.
В настоящее время существует более 400 теорий возникновения кариеса зубов. Согласно современным взглядам, непосредственной причиной возникновения кариеса являются органические кислоты, образование которых связано с длительной ферментативной деятельностью микроорганизмов. Если не чистить зубы регулярно, в труднодоступных местах начинает образовываться и накапливаться мягкий налет. Такой налет собирает в себе множество болезнетворных бактерий, примерно половиной всех бактерий, находящихся в мягком зубном налете, являются стрептококки.
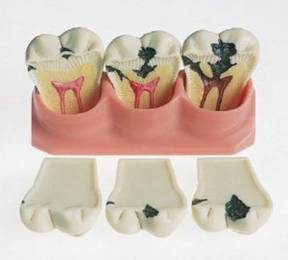
2. Как развивается кариес?
Вначале поражается поверхность эмали зуба – стадия меловидного пятна (этот процесс протекает без боли, и, как правило, его не замечают). Если заболевание развивается дальше, возникает поверхностный кариес – характеризующийся образованием небольшого дефекта; третья стадия – средний кариес (с образованием дефекта, достигающего среднего дентина); последней стадией считается глубокий кариес с выраженным разрушением твердых тканей зуба и формированием обширной полости, отделенной от пульпы тонким слоем дентина. На последних двух стадиях могут появиться болевые ощущения: реакция на холодную, сладкую, соленую пищу и питье.
3. Какие существуют методы диагностики кариеса?
В клинических условиях для диагностики кариеса обычно применяется исследование тканей зуба с помощью острого стоматологического зонда. Застревание зонда в фиссуре или наличие шероховатой поверхности эмали считается признаком наличия кариеса. Однако эффективность этого метода невысока. Считается, что при «стандартном» стоматологическом обследовании пациента (осмотр с использованием стоматологического зонда и зеркала) выявляется только 30% кариозных полостей.
При первичном обследовании пациента рекомендуется делать диагностическую ортопантомограмму – рентгенологическое исследование). Следует помнить, что отрицательный результат этого исследования (отсутствие на рентгенограмме дефекта твердых тканей зуба) не является 100% гарантией отсутствия в этом зубе очага кариозного поражения.
Еще одним методом диагностики скрытого кариеса является трансиллюминация – просвечивание коронки зуба ярким световым потоком. При этом очаги кариозного поражения образуют тень, видимую при осмотре зуба с противоположной стороны.
Диагностика с помощью флосса предназначена для выявления скрытых кариозных поражений на контактных поверхностях зубов. Повреждение нити свидетельствует о наличии в исследуемой области острых участков эмали, что характерно для кариозной полости, некачественно наложенных пломб или минерализованных зубных отложений.
Заболевания пародонта – одна из актуальных проблем стоматологии.
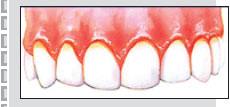
Данные эпидемиологических исследований показывают, что распространённость заболеваний пародонта неуклонно растёт и во всем мире колеблется в пределах 5-20 %, уже у 20-летних людей в 60-70% случаев отмечается гингивит и пародонтит, достигая к 35-45-летнему возрасту 100% распространенности, приводя к утрате зубов и повышая риск развития системной патологии.
Гингивит – воспаление десны, обусловленное неблагоприятным воздействием местных и общих факторов, нередко их сочетанием, протекающее без нарушения целостности зубодесневого прикрепления. Ведущая роль в возникновении гингивита принадлежит зубной бляшке, которая окружает весь зуб и содержит большое количество микробов (в 1 мг. налета 100-300 млн. бактериальных клеток).
Гингивит встречается у лиц преимущественно молодого возраста (до 25 – 30 лет). При обострении больные жалуются на усиление кровоточивости десен при чистке зубов и приёме твердой пищи, чувство жжения, распирания в дёснах, на гиперестезию зубов при обнажении корней на фоне текущего воспалительного процесса; при этом общее состояние не нарушено.
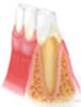



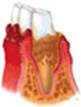
здоровая десна - гингивит - пародонтит
Пародонтит – заболевание воспалительного характера, сопровождающееся деструктивным разрушением всех тканей пародонта. Причинами развития пародонтита могут быть местные и общие факторы, которые сначала приводят к появлению гингивита, а затем воспаление с десны распространяется на подлежащие ткани.
Основным признаком пародонтита является патологический зубодесневой карман, и заселяющие его микроорганизмы и продукты их жизнедеятельности оказывают существенное влияние как на состояние околозубных тканей, так и на организм в целом.
Пародонтит выявляется чаще у лиц старше 30 – 40 лет, хотя за последние годы возраст пациентов с пародонтитом снизился.
Характерно наличие в анамнезе жалоб на кровоточивость десен в течение нескольких лет, болевых ощущений в деснах в острый период и период обострения, появление подвижности и нарушение функции зубов.
Какие существуют методы диагностики воспалительных заболеваний пародонта?
Проводят индексную оценку гигиены полости рта и состояния пародонта (для определения глубины и распространенности патологического процесса), однако и самые совершенные и информативные индексы не обеспечивают индивидуального подхода к пациенту;
Проводят ортопантомографию, получая изображение практически всех отделов зубочелюстного аппарата, позволяющую определить происшедшие патологические изменения в костной ткани;
Стоматит – заболевание слизистой полости рта, проявляющееся в виде различных воспалений. Стоматит может быть как самостоятельным заболеванием, так и осложнением или проявлением других, таких как: скарлатина, грипп, корь и пр. Наиболее подвержены заболеванию дети.
Общими признаками различных видов стоматита являются повышенная температура тела (вплоть до 40 градусов Цельсия), отёки и боль лимфатических узлов, покраснение полости рта и болезненные язвочки.
При ослабленном иммунитете возможно появление инфекционного стоматита, который вызывается различными микробами, обитающими на поверхности слизистой оболочки рта и находящимися в неактивном состоянии до тех пор, пока иммунитет не ослаблен (бактерии часто если и не являются причиной самого появления стоматита, то осложняют течение процесса).
Диагноз стоматита ставится на основании клинической картины заболевания.
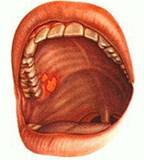
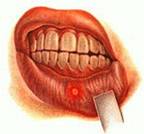
Для эффективного лечения стоматита следует сначала установить причину его возникновения, что может быть сделано лишь под руководством врача.
Имплантация – альтернативный и на сегодняшний день наиболее современный вариант замены естественных зубов на искусственные. Данный метод позволяет вернуть человеку не только способность нормально пережевывать пищу и говорить, но и уверенность в себе, психологический комфорт.
Качественная подготовка к имплантации играет не менее важную роль, чем сам процесс установки имплантов.
От врача требуется максимально подготовить пациента к операции: вылечить зубы и десны, снять воспаление, составить точный план лечения. Пациенту необходимо очень тщательно в течение месяца до вживления имплантов следить за состоянием полости рта – очищать зубы, десны и язык от бактерий, остатков пищи.
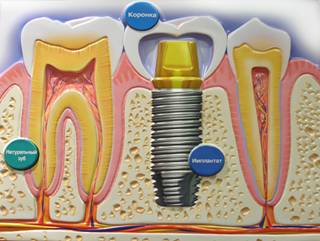

Современные особенности течения заболеваний полости рта диктуют отказ от пассивной тактики их диагностики и лечения, а требуют новых методов, способных не только как можно раньше выявлять данный патологический процесс, но и определять предрасположенность к нему, с целью предприятия мер по профилактике образования и/или прогрессированию патологии.
В последние годы, благодаря разработке новых технологий, была установлена ведущая роль микрофлоры в развитии заболеваний полости рта (кариеса, гингивита, пародонтита, стоматита), а также при подготовке полости рта к протезированию, имплантации и хирургических методах лечения.
Наиболее обсуждаемые и применяемые методы диагностики состояния микробиоценоза на данный момент являются: рутинное бактериологическое исследование ротовой жидкости; ПЦР-диагностика (определяются некоторые представители микрофлоры с внутриклеточной или мембранной локализацией); хромато-масс-спектрометрия микроорганизмов.
Недостатками этих способов являются длительность получения результатов, использование дорогостоящих питательных сред, строгое соблюдение условий забора и транспортировки материала, трудность анаэробного культивирования, возможность получения ложноположительных и ложноотрицательных результатов и др.
Для более точного (по сравнению с перечисленными методами) предложен способ диагностики состояния микробиоценоза полости рта, основанный на определении метаболитов микрофлоры, в частности короткоцепочечных жирных кислот в слюне, методом ГЖК-хроматографии – Биохимический экспресс – анализ слюны (микробиоценоз полости рта).
Этот метод прошел регистрацию в МЗ и социального развития РФ (№ регистрационное удостоверения ФС-2006/030-у от 17.03.2006г), активно внедрен в широкую клиническую практику и лабораторную диагностику.
Возможности и преимущества использования метаболитов микрофлоры в диагностике состояния микрофлоры полости рта:
- позволяет быстро (30 минут) и точно оценивать состояние микробиоценоза полости рта;
- обладает большей чувствительностью и специфичностью исследования, воспроизводимостью результатов по сравнению с бактериологическим методом;
- обладает намного более высокой по сравнению с бактериологическими методами разрешающей способностью и дает возможность работать в приближенном к реальному масштабу времени, не требуя имитации нативных условий;
- обеспечивают высокую точность в оценке аэробных, и главное анаэробных популяций микроорганизмов (для культивирования которых требуются особые условия, и поэтому в рутинном исследовании эти микроорганизмы не определяются), являясь, по существу, новым «золотым стандартом» диагностики;
- предполагает сбор анализов в отсроченное (удобное для пациента) время; а также неограниченное время доставки в лабораторию, при этом, не оказывая влияние на результаты исследования;
- позволяет выявить или уточнить патологию, которая привела к нарушениям микробиоценоза полости рта; дает возможность прогнозирования и мониторирования клинического течения, степени тяжести, стадии патологического процесса и развития осложнений;
- позволяет подобрать эффективные схемы лечения с учетом индивидуального «метаболитного» статуса пациента.
Показания к проведению:
- диагностика кариеса зубов (и/или предрасположенности к его образованию и распространению);
- диагностика воспалительных заболеваний пародонта (гингивита, пародонтита) (и/или предрасположенности к его образованию и распространению);
- диагностика состояния микрофлоры полости рта (при подготовке полости рта к протезированию, имплантации, хирургическим методам лечения пародонтита, операции синус-лифтинга);
- подбор терапии и оценка эффективности проводимого лечения.
Противопоказаний для применения технологии нет!
Условия сбора, хранения и доставки образцов.
Пациенту с заболеванием полости рта проводили забор ротовой жидкости – слюны (объем пробы составлял 0,5-1,5 мл) из полости рта в стерильную одноразовую пластиковую пробирку
Свежесобранные образцы помещаются в морозильную камеру и замораживаются, если их доставка производится не в тот же день. В дальнейшем образец доставляется в лабораторию в замороженном виде, где хранится при тех же условиях до начала исследования.
Размораживание образцов не допускается.
